Έμφραγμα του Μυοκαρδίου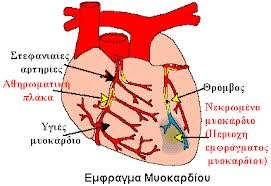 Το οξύ έμφραγμα του μυοκαρδίου με ανάσπαση του ST στο ηλεκτροκαρδιογράφημα ή απλά οξύ έμφραγμα μυοκαρδίου συγκαταλέγεται στα οξέα στεφανιαία σύνδρομα (όπως η ασταθής στηθάγχη και το οξύ έμφραγμα του μυοκαρδίου χωρίς ανάσπαση του ST). Το οξύ έμφραγμα του μυοκαρδίου με ανάσπαση του ST στο ηλεκτροκαρδιογράφημα ή απλά οξύ έμφραγμα μυοκαρδίου συγκαταλέγεται στα οξέα στεφανιαία σύνδρομα (όπως η ασταθής στηθάγχη και το οξύ έμφραγμα του μυοκαρδίου χωρίς ανάσπαση του ST). Το έμφραγμα του μυοκαρδίου οφείλεται σε αιφνίδια απόφραξη ενός κλάδου των στεφανιαίων αρτηριών λόγω ρήξης ή διάβρωσης της αθηρωματικής πλάκας και δημιουργίας θρόμβου ο οποίος αποφράσσει πλήρως την υπεύθυνη στεφανιαία αρτηρία με αποτέλεσμα την διακοπή της κυκλοφορίας του αίματος. Αυτό έχει σαν αποτέλεσμα τη νέκρωση μιας περιοχής του μυοκαρδίου. Το έμφραγμα τού μυοκαρδίου προσβάλλει συνήθως τούς άνδρες (με αναλογία 5 προς 1 σε σχέση με τις γυναίκες) στην ηλικία μεταξύ 50 και 60 ετών. Πρέπει να σημειώσουμε ακόμη τη μεγαλύτερη συχνότητα και βαρύτητα τού εμφράγματος στα διαβητικά άτομα. Πως γίνεται η διάγνωση; Οπισθοστερνικός πόνοςΓενικά το έμφραγμα του μυοκαρδίου χαρακτηρίζεται από έντονο οπισθοστερνικό πόνο. Ο πόνος εισβάλλει αιφνίδια, χωρίς να είναι δυνατό να πιστοποιηθεί η αίτία η όποία το προκάλεσε. Εντοπίζεται συνηθέστερα πίσω από το στέρνο, στο κάτω τρίτο του, πολλές φορές στη περιοχή του στομάχου. Τότε είναι εύκολη η σύγχυση με μια πάθηση της κοιλιάς. Ο πόνος επεκτείνεται, όπως και στη περίπτωση της στηθάγχης, στον ώμο και στην εσωτερική πλευρά του βραχίονα και του αντιβραχιονίου και φθάνει ως τα δάχτυλα του αριστερού άνω άκρου. Λιγότερο συχνά διακλαδίζεται και στους δύο ωμούς ή μόνο στον δεξιό ώμο, προς τον τράχηλο και τη κάτω γνάθο. Ο άρρωστος τον αισθάνεται συνήθως σαν ένα αφόρητο βάρος ή σαν ένα σφίξιμο ιδιαίτερα οδυνηρό. Μερικές φορές, εξ άλλου, ο πόνος του εμφράγματος εκδηλώνεται σαν αίσθημα φλογώσεως (κάψιμο). Δύο χαρακτηριστικά του πόνου πρέπει να υπογραμμισθούν: η μεγάλη ένταση η οποία συχνά ξεπερνά την ήδη φοβερή ένταση του πόνου της στηθάγχης. Η διάρκεια του πόνου μπορεί να είναι μερικές ώρες στις ελαφρές περιπτώσεις και 12 - 24 ώρες, ίσως και παραπάνω, σε περιπτώσεις βαριές. Η μακρά διάρκεια του πόνου προκαλεί συχνά αντανακλαστικά φαινόμενα, όπως είναι κυρίως ο εμετός, οι εφιδρώσεις και ο μετεωρισμός. Υπάρχουν επίσης περιπτώσεις κατά τις όποιες ο πόνος είναι ήπιος και άλλες πού ο πόνος λείπει εντελώς. Στις πιο σοβαρές μορφές το έμφραγμα συνοδεύεται και από κυκλοφορική κατάρειψη πού χαρακτηρίζεται από δέρμα ψυχρό και ιδρωμένο με χρώμα γαιώδες, από σφυγμό συχνό και νηματοειδή και από βαριά γενική κατάσταση. Ο άρρωστος παρουσιάζει ολιγουρία και τέλος ανουρία. Σε έναν ορισμένο αριθμό αρρώστων μπορεί να παρατηρηθεί παροδική περικαρδίτις. Μία ελαφρά ανύψωση του πυρετού, γύρω στους 38ο C περίπου, μπορεί να εμφανιστεί τις πρώτες 2 - 3 ημέρες τις νόσου και υποχωρεί αυτόματα. ΗλεκτροκαρδιογράφημαΤο ηλεκτροκαρδιογράφημα μαζί με τα ένζυμα του ορού αποτελούν τις δύο πρώτες παρακλινικές μεθόδους για τη διάγνωση του εμφράγματος. Τις περισσότερες περιπτώσεις αρκεί ένα απλό ηλεκτροκαρδιογράφημα για να θέση την διάγνωση του εμφράγματος. Παρουσιάζεται ανάσπαση του ST διαστήματος τις πρώτες ώρες η οποία με την πάροδο του χρόνου υποχωρεί και εμφανίζονται κύματα Q. Σε έμφραγμα του κατώτερου τοιχώματος τα ηλεκτροκαρδιογραφικά ευρήματα παρατηρούνται στις απαγωγές ΙΙ, ΙΙΙ και AVF και σε πρόσθιο έμφραγμα στις απαγωγές V1-V6, σε πλάγιο έμφραγμα στις απαγωγές I, AVL,V5,V6, ενώ στο οπίσθιο έμφραγμα στις απαγωγές V1-V3. Ένζυμα του ορούΑπό το μυοκάρδιο που υφίσταται νέκρωση απελευθερώνονται ένζυμα. Έτσι στο περιφερικό αίμα μπορεί να ανεβρεθεί αύξηση των ένζυμων του μυοκαρδίου. Τα ένζυμα που συνήθως χρησιμοποιούνται είναι η καρδιακή τροπονίνη (CTNI), κρεατινοφωσφοκινάση (CK) και ιδιαίτερα το μυοκαρδιακό κλάσμα MB (CK-MB), η οξαλοξεική (SGOT) και γλουταμινική (SGPT) τρανσαμινάση και η γαλακτική δεϋδρογενάση(LDH). Η καρδιακή τροπονίνη Τ και Ι και η καρδιακή CK-MB είναι τα πιο ευαίσθητα και ειδικά ένζυμα για τη διάγνωση του εμφράγματος. Τα επίπεδα τη CK-ΜΒ συνεχώς αυξανόμενα εμφανίζονται 4-6 ώρες μετά την έναρξη της νέκρωσης, με κορύφωση μετά 24 ώρες και προοδευτική μείωση επί 3-4 ημέρες. Η αξία της όμως κλονίζεται από τη σχετικώς όψιμη εμφάνιση και την όχι απόλυτη ειδικότητά της. Για τους λόγους αυτούς τη θέση της λαμβάνει προοδευτικά ο προσδιορισμός των τροπονινών Τ και Ι, που είναι καρδιο-ειδικές και των οποίων η παρουσία μπορεί να διαπιστωθεί ακόμη και 10 ημέρες μετά το έμφραγμα του μυοκαρδίου και παραμένουν ακόμη και επί επαναιμάτωσης μετά θρομβόλυση του νεκρωθέντος τμήματος. Αν μετά από εξάωρη παρατήρηση δεν επισημανθούν αυξήσεις ενζύμων και ηλεκτροκαρδιογραφική επιβεβαίωση, υπάρχουν 99% πιθανότητες να μην υπάρχει έμφραγμα. Άλλες τεχνικέςΤη διάγνωση υποβοηθάει το υπερηχοκαρδιογράφημα που αποκαλύπτει ανωμαλίες κινήσεως του τοιχώματος. Τούτο είναι ιδιαιτέρως χρήσιμο παρουσία αποκλεισμού του αριστερού σκέλους όπου το ηλεκτροκαρδιογράφημα είναι μικρής αξιοπιστίας. Το υπερηχογράφημα όμως δεν βοηθάει στον προσδιορισμό της ηλικίας του εμφράγματος. Η έρευνα με Doppler είναι χρήσιμη στην πρόσβαση ανωμαλιών, όπως η ανεπάρκεια της μιτροειδούς ή η μεσοκοιλιακή επικοινωνία, που επιδέχονται χειρουργική διόρθωση. Η πυρηνική καρδιολογία είναι για την περίπτωση μικρής χρησιμότητας. Ανάγκη διαφορικής διαγνώσεως δημιουργείται ενίοτε επί υπόνοιας οξείας περικαρδίτιδας (ανάσπαση ST στο ηλεκτροκαρδιογράφημα, πόνος, μικρή ενίοτε αύξηση των ενζύμων) αλλά το διάχυτο των ηλεκτροκαρδιογραφικών αλλοιώσεων και η εξάρτηση του πόνου από τη θέση του σώματος και την αναπνοή λύνουν συνήθως το πρόβλημα. Ποια η θεραπεία;Αν ο θάνατος δεν επέλθει τις πρώτες ώρες ξαφνικά από αρρυθμία ή οξύ πνευμονικό οίδημα, υπάρχει πάντοτε ο κίνδυνος μιας μοιραίας εκβάσεως στο αμέσως προσεχές διάστημα. Πιο συχνά όμως το έμφραγμα τείνει να επουλωθεί.
Προνοσοκομειακή θεραπείαΗ πιθανότητα θανάτου από έμφραγμα είναι ανάλογη της «ηλικίας» του ασθενούς. Το ήμισυ των θανάτων επέρχεται κατά την πρώτη ώρα, εξ ου και απαιτείται άμεση επίκληση βοήθειας, οργανωμένη μεταφορά και άμεση έναρξη θεραπευτικών ενεργειών στο νοσοκομείο. Ασθενείς με προϊστορία ή προδιάθεση οφείλουν να έχουν σε πρώτη ζήτηση ένα προγενέστερο ηλεκτροκαρδιογράφημα, να μην αναζητήσουν με την έναρξη του πόνου τον γιατρό τους αλλά το ασθενοφόρο και να λάβουν ένα υπογλώσσιο δισκίο νιτρογλυκερίνης. Το προσωπικό του ασθενοφόρου οφείλει να είναι εξοικειωμένο στην ηλεκτρική απινίδωση. Δυνατότητα άμεσης απινίδωσης εξασφαλίζει γενικώς άριστη πρόγνωση. Επίσης οφείλει να είναι σε θέση να διασωληνώσει τον ασθενή, να τοποθετήσει ενδοφλέβιο παροχή και να χορηγήσει μορφίνη για την ύφεση του πόνου. Η εφαρμογή θρομβολυτικής θεραπείας το ταχύτερο δυνατόν βελτιώνει την προοπτική επιβίωσης κατά 15%-20%, ιδίως εκεί όπου η μεταφορά καθυστερεί. Ο άρρωστος πρέπει να μεταφερθεί γρήγορα σε νοσοκομείο, όπου εισάγεται σε μονάδα εμφραγμάτων όπου τίθεται για λίγες μέρες σε ανάπαυση. Γίνεται συνεχής παρακολούθηση του ηλεκτροκαρδιογραφήματος και της αρτηριακής πιέσεως.
Δίνεται η ενδεδειγμένη θεραπεία που συνίσταται σε: Αντιμετώπιση του πόνουΜορφίνη: Χορηγείται ως παυσίπονο αν η συστολική πίεση είναι μεγαλύτερη από 100 mmHg και δεν υπάρχει βραδυκαρδία με αριθμό σφύξεων μικρότερο από 50/λεπτό. Οι παρενέργειες που αναμένονται από την μορφίνη είναι η υπόταση και οι έμετοι. Πεθιδίνη: Είναι χρήσιμη αν ο πόνος συνοδεύεται και από βραδυκαρδία διότι η πεθιδίνη αυξάνει την καρδιακή συχνότητα. ΑσπιρίνηΧορηγούνται 100mg ημηρεσίως. ΚλοπιδογρέληΠροσφάτως δοκιμάστηκε η κλοπιδογρέλη μαζί με την ασπιρίνη για το πρώτο μήνα. Ο συνδυασμός απεδείχθη πιο αποτελεσματικός από την ασπιρίνη.Χορηγούνται 75 mg την ημέρα. ΘρομβόλυσηΈχει γίνει πλέον δεκτό όπως έχουμε αναφέρει ότι το ΟΕΜ είναι το αποτέλεσμα θρομβωτικής απόφραξης στεφανιαίας αρτηρίας στο σημείο ρήξης ή διάβρωσης αθηρωματικής πλάκας. Στην αρχική φάση η ισχαιμία του μυοκαρδίου είναι αναστρέψιμη, δηλαδή με την αποκατάσταση της αιμάτωσης η ισχαιμία παρέρχεται. Ανεπανόρθωτη νέκρωση αρχίζει στο υπενδοκάρδιο της αριστερής κοιλίας σε 20 λεπτά και προχωρεί σταδιακά προς το επικάρδιο. Η νέκρωση συνήθως ολοκληρώνεται μέσα σε 2-4 ώρες, ανάλογα με το βαθμό της ισχαιμίας, αλλά μπορεί να προχωρήσει βραδέως σε ασθενείς με υφολική στεφανιαία στένωση ή όταν προϋπάρχει παράπλευρη κυκλοφορία στην περιοχή της ισχαιμικής ζώνης. Ο μόνος τρόπος αναστολής της προϊούσας νέκρωσης είναι η επαναιμάτωση πριν από την ολοκλήρωση της νέκρωσης. Έτσι ένα τμήμα του μυοκαρδίου που κινδυνεύει μπορεί να σωθεί. Στην κλινική πράξη η θρομβόλυση στο σημείο της στεφανιαίας απόφραξης, με την ενδοφλέβια χρησιμοποίηση ινωδολυτικών παραγόντων, αποτελεί την ταχύτερη και τη λιγότερο δαπανηρή μέθοδο αποκατάστασης της επαναιμάτωσης κατά τη διάρκεια του ΟΕΜ. Τα θρομβολυτικά φάρμακα χρησιμοποιούνται για να διαλύσουν πρόσφατα σχηματισμένους θρόμβους, ενεργοποιώντας το πλασμινογόνο για να σχηματισθεί πλασμίνη, η οποία αποικοδoμεί το ινώδες και διαλύει τους θρόμβους. Οι κίνδυνοι αιμορραγίας και άλλων ανεπιθύμητων ενεργειών είναι σοβαροί και γι΄αυτό τα φάρμακα αυτά πρέπει να χρησιμοποιούνται μόνο όσον υπάρχει επαρκής πείρα και συνήθως μέσα σε νοσοκομείο. Η αξία των θρομβολυτικών φαρμάκων στη θεραπεία τον οξέος εμφράγματος μυοκαρδίου (ΟΕΜ). Από μεγάλες μελέτες έχει δειχθεί ότι τα θρομβολυτικά φάρμακα ελαττώνουν τη θνητότητα στο ΟΕΜ όταν δίνονται ενδοφλεβίως τις πρώτες 6-12 ώρες από την έναρξη των συμπτωμάτων. Το ευεργετικό αποτέλεσμα είναι συγκρίσιμο και για τα τρία φάρμακα και μειώνεται όσο καθυστερεί η χορήγησή τους από την έναρξη των συμπτωμάτων. Έχεί δειχθεί ότι η χορήγηση συγχρόνως ασπιρίνης, κλοπιδογρέλης και μετά το πέρας της θρομβόλυσης η ενδοφλέβια ή υποδόρια χορήγηση ηπαρίνης για 3-4 ημέρες μεγιστοποιούν το ευεργετικό αποτέλεσμα των θρομβολυτικών φαρμάκων. Τα θρομβολυτικά φάρμακα ενδείκνυνται σε όλους τους ασθενείς με ΟΕΜ, εκτός αν υπάρχουν ειδικοί λόγοι για τους οποίους αντενδείκνυται η χορήγησή τους. Η μεγάλη ηλικία από μόνη της δεν αποτελεί αντένδειξη χορήγησης των θρομβολυτικών φαρμάκων. Η στρεπτοκινάση και οι ενεργοποιητές του ιστικού πλασμινογόνου alteplase (Actilyse® Boehringer Ingelheim) και τενεκτεπλάση (Metalyse® από τη Boehringer Ingelheim) αποτελούν τις συνηθέστερες ινωδολυτικές ουσίες που χρησιμοποιούνται σήμερα, αν και το τελευταίο λόγω της ταχείας χορήγησης, όπως θα αναφερθεί κατωτέρω, είναι το προτιμότερο. Η αλτεπάση και τενεκτεπλάση δεν προκαλούν ανοσολογικές αντιδράσεις πού μπορούν να συνοδεύουν τη χορήγηση της στρεπτοκινάσης. Στο ΟΕΜ όλα τα θρομβολυτικά πρέπει να χορηγούνται σε χώρους που διαθέτουν τα μέσα για την αντιμετώπιση βαριών αρρυθμιών πού ενδέχεται να εμφανισθούν με την επαναιμάτωση του μυοκαρδίου. Εκτός από τις συγκεκριμένες διαφορές που αναφέρθηκαν μεταξύ της στρεπτοκινάσης και των άλλων δύο, στις συνηθισμένες περιπτώσεις δεν έχει επιβεβαιωθεί αξιόλογη υπεροχή των πολύ πιο δαπανηρών αυτών ουσιών έναντι της στρεπτοκινάσης ούτε ως προς τη δραστικότητα ούτε ως προς τις ανεπιθύμητες ενέργειες. Η θρομβόλυση πρέπει να γίνετε όσο το δυνατόν ταχύτερα μετά την εισβολή του πόνου για να είναι αποτελεσματική. Το κρίσιμο χρονικό διάστημα που πρέπει να δοθεί είναι οι 6-12 πρώτες ώρες. Πηγή: InCardiology.gr
" |
Διαβάστε επίσης...
ΑσθένειεςΕφημερεύοντα ΦαρμακείαΕπιλέξτε τη περιοχή που σας ενδιαφέρει Περισσότερες κατηγορίες... |
| Copyright © 2013 site. All rights reserved. | created by |